Annamaria Offidani, Elisa Molinelli, Anna Campanati, Oriana Simonetti
Dipartimento di Scienze Cliniche e Molecolari, Sezione di Clinica Dermatologica Facoltà di Medicina e Chirurgia
Università Politecnica delle Marche




Le patologie dermatologiche hanno il vantaggio di poter essere diagnosticate facendo esclusivamente riferimento all’occhio esperto del clinico. L’occhio spesso è utile nell’orientare lo specialista verso una diagnosi specifica ma tuttavia spesso la diagnosi necessita di essere confermata mediante altri strumenti (esami ematochimici, istologia, dermatoscopia). Fondamentale nella diagnostica differenziale è il corretto inquadramento della tipologia di lesioni elementari, distinte in primitive e secondarie, che caratterizzano il quadro cutaneo. Da valutare inoltre la localizzazione delle lesioni, l’estensione delle stesse, la sintomatologia locale e sistemica associata.
Semeiotica cutanea: segni
Dermografismo: per la valutazione della reattività cutanea mediante l’impiego di una punta smussa che si striscia sulla cute. Esempio: ortica- ria, dermatite atopica.
Isomorfismo reattivo di Koebner: consiste nel riscontrare lesioni caratteristiche di una patologia dermatologica in sede di traumatismo cutaneo. Esempio: psoriasi, vitiligine, lichen ruber planus.
Segno della goccia di cera e di Auspi-tx (rugiada sanguigna): entrambi i segni sono esclusivi della malattia psoriasica. Consiste nell’evidenziare secondariamente a grattamento metodico su chiazza psoriasica rispettivamente il distacco di squame micacee (segno della goccia di cera) e sanguinamento puntiforme per decapitazione dei capillari del derma papillare (segno di Auspitz).
Segno di Nikolosky: consiste nell’evocare mediante l’applicazione di una pressione sulla pelle la formazione di una lesione bollosa o lo scollamento della cute circostante ad una bolla già esistente. Esempio: pemfigo e necrolisi epidermica tossica (TEN).
Diascopia: consiste nell’applicare una pressione mediante oggetto trasparente (vitro pressione) per distinguere un eritema fisso da uno transitorio (vascolare).
Semeiotica cutanea: sintomi
Prurito: rappresenta il sintomo più frequente delle affezioni dermatologiche. Può essere acuto o cronico. Quest’ultimo può sottendere molteplici fattori eziologici non solo di pertinenza dermatologica ma anche endocrinologico, gastroenterologico, nefrologico, urologico e psicogeno. Il prurito e le sue manifestazioni cliniche sono correlate strettamente al grattamento ed includono escoriazioni, lesioni papulo-nodulari, lichenificazione della cute. Esempio: Eczemi, orticaria, prurigo nodularis.
Dolore: sintomo frequente direttamente correlato alla patologia cutanea o riferito sulla cute per processi patologici che coinvolgono le strutture sottostanti. Esempio: Herpes zoster, erisipela, eritema nodoso.
Cociore: sintomo riscontrabile in numerose condizioni anche in questo caso può essere legato strettamente alla patologia o riferito. Esempio: ustione, zoster cutaneo, lichen planus mucosale.
Esame micologico colturale
L’esame microscopico del materiale raschiato aiuta nell’identificazione delle infezioni micotiche superficiali coinvolgenti cute, capelli, unghie e mucose. Consiste nell’ottenere delle squame, attraverso un leggero grattamento con una spatola o bisturi, dalla zona coinvolta o nel prelevare frammenti di unghie, capelli o secrezioni nel caso di coinvolgimento mucosale. Il materiale prelevato vie- ne campionato e inviato al laboratorio sia per l’esecuzione dell’esame microscopico diretto che consente di identificare direttamente la presenza del fungo mediante microscopia sia per l’esecuzione dell’esame colturale in opportuno terreno di coltura che consente di identificare con precisione la specie infettante (richiede tuttavia 3-4 settimane).
Esame colturale virale
Consente l’individuazione di uno specifico virus mediante coltivazione del virus (diretta colturale o isolamento) o l’individuazione direttamente nel materiale patologico, evitando la coltivazione (diretta molecolare). In genere risulta più rapida l’identificazione dell’agente virale mediante valutazione indiretta (sierologica) che consiste nella dimostrazione di infezione mediante documentazione della risposta immunologica specifica dell’ospite (individuazione di anticorpi specifici nel siero o plasma).
Lampada di Wood
La lampada di Wood (lampada UV) è una sorgente luminosa che emette UVA tra 360 e 365 nm di lunghezza d’onda e che sfruttando la fluorescenza emessa dai materiali consente in ambiente buio di evidenziare la presenza di affezioni dermatologiche infettive (micotiche e batteriche) e non infettive (vitiligine).
Test epicutanei (Patch test)
I test epicutanei (patch test) consistono nell’applicazione su cute detersa del dorso di pozzetti di alluminio o cotone contenenti gli apteni veicolati in acqua o in vaselina su cerotto non allergizzante (fin chambers). L’applicazione ha una durata di 48 ore e vengono effettuate due letture per la valutazione della positività rispettivamente a 48 e 72 ore. Vengono impiegati nella diagnosi delle dermatiti allergiche da contatto (eczema allergico).
Dermatoscopia manuale e digitale
Il dermatoscopio manuale rappresenta lo strumento più semplice e più utilizzato nella pratica clinica dal dermatologo. Si compone di un manico ricaricabile e di una testina in cui alloggiano una serie di lampade LED e una lente che consente un ingrandimento di 10x e 20x. Il dermatoscopio digitale (o videodermatoscopio) è uno strumento dotato di telecamera ad elevata risoluzione che consente la visione diretta delle lesioni su monitor, nonché l’elaborazione e l’archiviazione delle immagini. In particolare la dermatoscopia digitale risulta utile nel monitoraggio di nevi melanocitari multipli, piani, non palpabili, che presentano caratteri di atipia in assenza di criteri melanoma specifici, con rivalutazione e confronto delle potenziali modifiche a breve termine (3-6 mesi) o a lungo termine (> 6 mesi). L’uso corretto della dermatoscopia digitale fornisce i seguenti vantaggi: aumentare l’accuratezza diagnostica, migliorare l’interpretazione soprattutto in presenza di lesioni dubbie e ridurre il numero di escissioni inutili. Oggi l’impiego della dermatoscopia nella pratica clinica non si limita allo studio delle lesioni melanocitarie e non ma abbraccia anche altre patologie della cute soprattutto infettive ed infiammatorie.
Microscopia confocale
La microscopia confocale (Reflectance Confocal Microscopy, RCM) è uno strumento diagnostico non invasivo, di recentissimo uso nella ricerca, che produce immagini tessutali in vivo con una risoluzione quasi come istologica (biopsia ottica). L’RCM impiega un raggio laser a bassa potenza (830 nm, vicino all’infrarosso) che scansiona la pelle orizzontalmente producendo dettagliate immagini in bianco e nero, dall’epidermide al derma papillare superiore con uno spessore che arriva fino a 200-300µm. Nell’ambito della diagnostica cutanea non invasiva, la microscopia confocale viene oggi impiegata come livello diagnostico successivo alla valutazione clinico-dermatoscopica delle lesioni melanocitarie ed in particolare per il corretto inquadramento diagnostico di lesioni in sedi critiche come il volto, prima di procedere all’esecuzione di biopsia chirurgica e valutazione istologica.
Biopsia chirurgica
La biopsia chirurgica è uno strumento essenziale per la diagnosi istologica di patologie dermatologiche specie se ad andamento cronico o in caso di sospetta malignità (linfomi cutanei, neoplasie cutanee). Si distinguono due tipologie di biopsia: incisionale ed escissionale. Generalmente per l’esecuzione di una biopsia viene scelta una lesione tipica, ben manifesta, ma in caso di eruzioni vescicolose, bollose o pustolose, è preferibile effettuare il prelievo sulla lesione iniziale. La procedura più semplice è la punch biopsy mediante la quale un bisturi circolare (di diametro 2 mm-8 mm) consente di rimuovere un cilindro di cute mediante movimento pressorio e rotatorio. Per ottenere un campione di tessuto più ampio oppure per eseguire una biopsia su lesioni che interessano gli strati più profondi (derma profondo, ipoderma), viene asportato un cuneo di tessuto e suturata l’area di incisione. Per la maggior parte delle lesioni neoplastiche, diagnosi e terapia si conseguono mediante completa escissione con bordi di cute sana perilesionale finalizzati a garantire la radicalità dell’intervento.
Immunofluorescenza diretta ed indiretta
I test d’immunofluorescenza (IF) che utilizzano la microscopia a fluorescenza sono di notevole ausilio nella diagnosi e nel controllo di alcune patologie cutanee. I test di immunofluorescenza indiretta (valutazione del siero per anticorpi circolanti) risultano particolarmente utili nella diagnosi delle dermatosi bollose (pemfigo, pemfigoide, dermatite erpetiforme di Duhring, herpes gestationalis, dermatite ad IgA lineari) e delle connettivopatie (LES, dermatomiosite). I test di immunofluorescenza diretta (valutazione cutanea del paziente per deposito di anticorpi in vivo) eseguiti per le medesime patologie sovra menzionate, confermano i modelli diagnostici del deposito anticorpale. Pertanto il test di immunofluorescenza diretta risulta di migliore aiuto diagnostico rispetto all’ordinario esame istologico.
Referenze
Calonje E, Brenn T, Lazar A, McKee P. McKee’s Pathology of the Skin with Clinical Correlations, 4th edn. New York: Elsevier Mosby, 2011.
Gerger A, Koller S, Kern T, et al. Diagnostic applicability of in vivo confocal laser scanning microscopy in melanocytic skin tumors. J Invest Dermatol 2005;124:493–8.
Marghoob AA. Current status of dermoscopy in the diagnosis of dermatologic disease. J Am Acad Dermatol 2013;69:814–15.
Diagnosi delle principali patologie dermatologiche: dermatosi infiammatorie
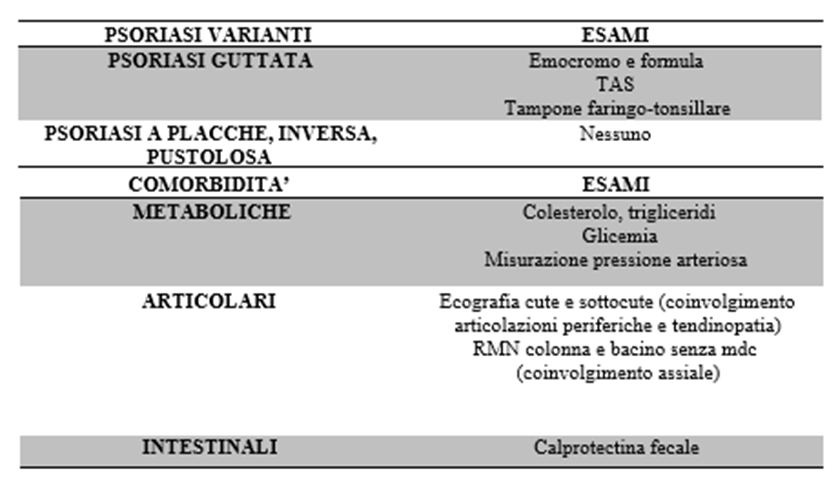
Psoriasi
La diagnosi di psoriasi è una diagnosi clinica e la conferma istologica è necessaria solo eccezionalmente. Può osservarsi il fenomeno di Koebner. La psoriasi è oggi considerata una patologia sistemica data l’associazione stringente con comorbidità metaboliche, articolari, intestinali ed oculari. Esami di laboratorio in presenza di psoriasi possono pertanto essere richiesti collateralmente per escludere la presenza delle sovra menzionate comorbidità oppure per appurarne l’eziologia come nel caso della psoriasi guttata.
Idrosadenite suppurativa
Patologia infiammatoria cronica immuno-mediata della cute caratterizzata dalla presenza di cisti, ascessi e fistole distribuite alle grandi pieghe corporee. Può associarsi ad altre manifestazioni cliniche tra le quali: acne, cisti del seno pilonidale, cellulite dissecante dello scalpo che vanno pertanto escluse in corso di visita clinica. Con la psoriasi condivide molteplici comorbidità della sfera metabolica, articolare e gastro-intestinale (Per gli eventuali esami di approfondimento delle comorbidità vedi il capitolo psoriasi).
Acne
Non sono necessari esami di approfondimento se non in presenza di un’acne dell’età adulta nel sesso femminile, potendo essere la stessa correlata ad endocrinopatie (esempio sindrome dell’ovaio policistico). Solo in tale caso una attenta anamnesi e la prescrizione di opportuni esami ematici risultano indicativi per la valutazione del quadro.

Lichen Ruber Planus
La diagnosi di lichen ruber planus è principalmente clinica facilitata dall’individuazione anche mediante dermatoscopio manuale delle strie di Wickham. Il segno di Bizzozzero consistente nell’effettuare un grattamento metodico con punta smussa e vaselina sulla lesione papulare e nell’osservare la sua conversione in una papulo-vescicola emorragica, è caratteristico. Inoltre può manifestarsi l’isomorfismo reattivo di Koebner. L’insorgenza può essere associata a patologie infettive (virus epatitici), all’assunzione di farmaci ad altre patologie quali rettocolite ulcerosa, cirrosi biliare primitiva.

Referenze
Burns T, Breathnach S, Cox N, Griffiths
Rook’s Textbook of Dermatology. 9th edn. Hoboken, New Jersey. John Wiley & Sons Inc, 2016.
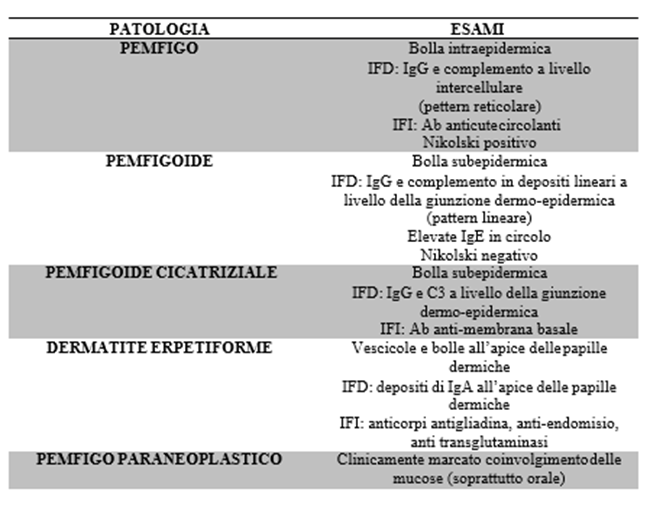
Diagnosi delle principali patologie dermatologiche: dermatosi autoimmunitarie bollose
La diagnosi delle principali dermatosi bollose suddivise caratteristicamente in acantolitiche (pemfigo volgare, pemfigo foliaceo, pemfigo eritematoso, pemfigo paraneoplastico) e non acantolitiche (pemfigoide bolloso, herpes gestationis, pemfIgoide cicatriziale, dermatite erpetiforme, dermatite ad IgA lineari) oltre che clinica richiede l’esecuzione di biopsia chirurgica incisionale a fresco ed immunofluorescenza diretta. L’immunofluorescenza indiretta non è dirimente.
Referenze
Burns T, Breathnach S, Cox N, Griffiths
Rook’s Textbook of Dermatology. 9th edn. Hoboken, New Jersey. John Wiley & Sons Inc, 2016.
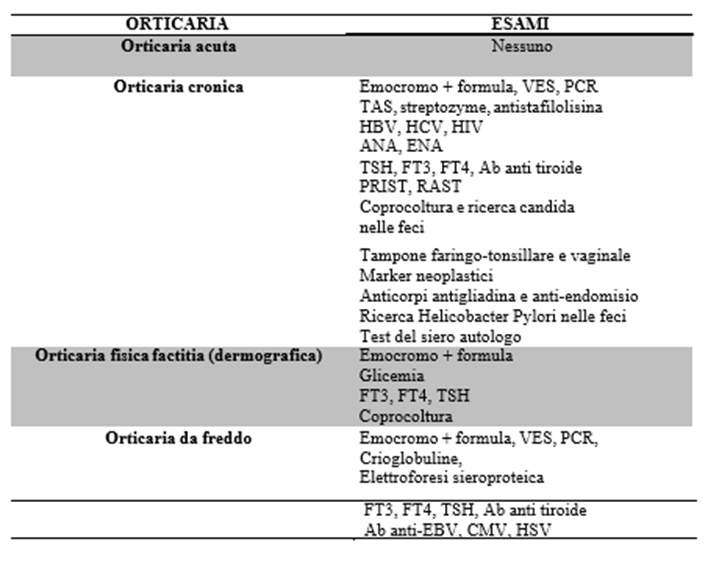
Diagnosi delle principali patologie dermatologiche: orticaria ed angioedema
L’orticaria acuta (durata inferiore a 6 settimane) è la forma più frequente, ad eziologia nota (alimenti, farmaci, infezioni), auto-risolutiva. L’orticaria cronica (durata è superiore alle 6 settimane) al contrario è più rara ad eziologia spesso di non facile definizione. La diagnosi di orticaria è clinica mentre le indagini biochimiche e strumentali sono finalizzate ad appurarne l’eziologia quando possibile e sono pertanto riservate esclusivamente ai casi di orticaria cronica. Opportuno procedere con esami ematochimici anche in presenza di orticaria fisica (dermografica e da freddo) che possono sottendere malattie sistemiche.
Referenze
Burns T, Breathnach S, Cox N, Griffiths C. Rook’s Textbook of Dermatology. 9th edn. Hoboken, New Jersey. John Wiley & Sons Inc, 2016.
Diagnosi delle principali patologie dermatologiche: eczemi
L’eczema è la patologia dermatologica più diffusa. Comprende diverse varianti cliniche: eczema atopico (dermatite atopica), eczema da contatto, eczema seborroico (dermatite seborroica), eczema disidrosico, eczema nummulare.
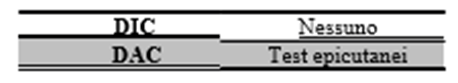
Eczema allergico e irritativo da contatto
La distinzione tra eczema da contatto di tipo irritativo (DIC), correlato all’esposizione cronica a sostanze comuni o irritanti (disinfettanti, detergenti, detersivi) e l’eczema allergico da contatto (DAC) si fonda oltre che sulla clinica, sull’impiego dei test epicutanei atti a valutare la presenza di reazione di ipersensibilità di IV tipo ad uno specifico aptene che si manifesta tipicamente dopo 48 -72 ore dal contatto con lo stesso (metalli, coloranti, profumi, cosmetici). Accurata anamnesi ed esecuzione di test epicutanei risultano pertanto utili per identificare l’agente causale.
Eczema atopico
La diagnosi di dermatite atopica è prettamente clinica. Si può richiedere il dosaggio delle IgE totali (PRIST) che risultano elevate in un 60% dei pazienti affetti da dermatite atopica. Per valutare l’imputabilità ad alimenti o inalanti si può effettuare la ricerca di IgE specifiche verso tali allergeni mediante test in vivo (Prick test e prick by prick) o su sangue periferico (RAST).

Referenze
Burns T, Breathnach S, Cox N, Griffiths
Rook’s Textbook of Dermatology. 9th edn. Hoboken, New Jersey. John Wiley & Sons Inc, 2016.
Diagnosi delle principali patologie dermatologiche: patologie infettive
Infezioni batteriche: piodermiti
Le dermatiti infettive in ambito dermatologico sono in genere sostenute da batteri piogeni (streptococchi e stafilocchi) e gram negativi. Le più frequenti nella pratica clinica sono le piodermiti. La diagnosi delle piodermiti superficiali è comunemente clinica e solo nei casi dubbi supportata da esami microbiologici e colturali (tamponi). Anche per le piodermiti profonde la diagnosi è clinica e si basa sul riscontro agli esami ematochimici di leucocitosi neutrofila ed aumento degli indici di flogosi (VES, PCR).
Infezioni batteriche: tubercolosi cutanea e micobatteriosi atipiche
La diagnosi di tubercolosi cutanea e di micobatteriosi atipica si fonda sull’esecuzione di biopsia cutanea ed individuazione di granulomi di tipo tubercoloide. L’isolamento del bacillo mediante esame colturale e l’impiego della PCR completa il quadro diagnostico per l’esatta definizione del micobatterio responsabile dell’infezione.
Infezioni batteriche: sifilide
La diagnosi di sifilide oltre che clinica deve essere supportata da quella sierologica che conta di test diagnostici non treponemici (aspecifici) e treponemici (specifici). Generalmente va richiesto il LUE screening che comprende un test aspecifico VDRL ed uno aspecifico TPHA. La biopsia cutanea delle lesioni (primaria, secondaria e terziaria) non è necessaria.
Infezioni virali epatiche
La diagnosi di infezione virale erpetica è eminentemente clinica (comparsa di lesioni vescicolari riunite in grappolo con coinvolgimento cutaneo e/o mucoso) e può essere supportata dal rilievo mediante da immunofluorescenza indiretta di IgM e IgG anti HSV. La dimostrazione del DNA virale mediante metodica PCR può completare il percorso diagnostico.
Altre infezioni virali
Oltre alle infezioni erpetiche, altre infezioni virali comuni nella pratica clinica dermatologica sono quelle sostenute dal virus varicella zoster (VZV) responsabile sia della varicella sia dello zoster cutaneo, papilloma virus (HPV) responsabili di molteplici manifestazioni cliniche quali verruche piane, filiformi, volgari e poxvirus responsabili di infezioni quali mollusco contagioso. La diagnosi delle suddette infezioni è clinica ed in genere non è necessario procedere con alcun accertamento diagnostico specifico.
Candidosi
La Candida Albicans è un lievito commensale della cute e mucose responsabile di infezioni endogene opportunistiche coinvolgenti la cute, gli annessi e le mucose (orali e genitali). La diagnosi è spesso clinica ma è consigliato documentare la presenza del micete mediante esame microscopico del materiale prelevato e mediante crescita nel terreno di coltura (Sabouraud).
Dermatofizie superficiali e profonde cu- tanee e degli annessi
La diagnosi delle dermatofizie superficiali (le più comuni, sostenute comunemente da M. canis, T. metagrophytes, T. rubrum, E. floccosum) è in genere clinica e può essere supportata dall’esame microscopico diretto del materiale prelevato. L’esame colturale va invece considerato nel caso si voglia determinare con chiarezza la specie dermatofitica responsabile dell’infezione e impostare una terapia antimicotica mirata. La ricerca si esegue in genere seminando i materiali su appositi terreni (Sabouraud e terreni per dermatofiti addizionati di cloramfenicolo per evitare lo sviluppo di batteri inquinanti). L’esito si ottiene in genere dopo 3-4 settimane.
Dermatosi parassitarie
La diagnosi è clinica e si base sull’individuazione della lesione patognomonica (cunicolo) facilitata dall’utilizzo del dermatoscopio manuale o digitale. Le caratteristiche del prurito (accentuazione notturna) e l’eventuale interessamento dei conviventi risultano di ausilio oltre l’obiettività. La ricerca dell’acaro può essere effettuata anche mediante curettaggio delle lesioni cunicolari ed esame microscopico.
Referenze
Burns T, Breathnach S, Cox N, Griffi- ths C. Rook’s Textbook of Dermatology. 9th edn. Hoboken, New Jersey. John Wiley & Sons Inc, 2016.
Cernik C, Gallina K, Brodell RT. The treatment of herpes simplex infections: an evidence based review. Arch Intern Med 2008;168:1137–44.
Olsen JR, Gallacher J, Piguet V, Francis NA. Epidemiology of molluscum contagiosum in children: a systematic review. Fam Pract 2014;31:130–6.
Tyring SK. Human papillomavirus infections: epidemiology, pathogenesis, and host immune response. J Am Acad Dermatol 2000;43:S18–26.
Weinberg JM. Herpes zoster: epidemiology, natural history, and common complications. J Am Acad Dermatol 2007;57(6 Suppl.):S130–5.
Diagnosi delle principali patologie dermatologiche: patologie neoplastiche
Nevi melanocitari e melanoma
L’esame clinico combinato con la dermatoscopia è più sensibile rispetto alla sola valutazione clinica ad occhio nudo per effettuare una corretta e tempestiva diagnosi di melanoma. Tuttavia è fondamentale un adeguato training dermatoscopico in quanto l’accuratezza clinica si riduce se la diagnosi dermatoscopica viene effettuata da personale non adeguatamente preparato. I fattori ispettivi che vengono in genere presi in considerazione per ritenere una lesione meritevole di valutazione da parte dello specialista ed eventualmente di escissione chirurgica sono quelli adottati dal sistema ABCDE (A: asimmetria; B: bordi irregolari; C: colore disomogeneo; D: dimensione > 6mm; E: evoluzione della lesione nel tempo). Altro segno utilizzato come indicatore è il cosiddetto “segno del brutto anatroccolo” (lesione melanocitaria con caratteristiche nettamente differenti dai restanti nevi di un individuo). Più complesso appare l’inquadramento diagnostico delle lesioni nodulari e l’identificazione della variante più aggressiva di melanoma ovvero il melanoma nodulare. In questo caso i parametri che vengono considerati sono la repentina insorgenza e la rapida crescita di una lesione nodulare rilevata di consistenza dura e sono riassunti nell’acronimo inglese EGF (E: elevated; G: growth; F: firm). L’exeresi chirurgica con margini di cute sana (2 mm) seguita dall’esame istologico rappresenta il gold standard per la diagnosi delle lesioni melanocitarie specie in caso di lesione suggestiva per melanoma.
Carcinomi cutanei nonmelanomatosi
Nella diagnosi dei non-melanoma skin cancer (NMSC) il dermatoscopio manuale rappresenta un valido strumento che agevola anche la diagnosi differenziale delle due entità. Eccetto che per lesioni con estesa invasività locale o in aree peculiari del volto in cui può essere effettuata una biospia incisionale esplorativa, la diagnosi definitiva e il trattamento si avvalgono del medesimo strumento ovvero della biopsia escissionale a margini liberi.
Referenze
Bichakjian C, Armstrong A, Baum C et al. Guidelines of care for the management of basal cell carcinoma. J Am Acad Dermatol. 2018;78:540-559.
Linee guida melanoma 2018 AIOM Murad A, Armstrong A, Baum C et al. Guidelines of care for the management of cutaneous squamous cell carcinoma. J Am Acad Dermatol. 2018;78:560-578. Swetter SM, Tsao H, Bichakjian CK et al. Guidelines of care for the management of primary cutaneous melanoma. J Am Acad Dermatol. 2019;80:208-250.
Diagnosi delle principali patologie dermatologiche: disordini linfoproliferativi e linfomi cutanei
Disordini linfoproliferativi
Parapsoriasi
La diagnosi di tale disordine linfoproliferativo è clinica ma l’esecuzione della biopsia cutanea con valutazione del riarrangiamento del TCR è fondamentale per effettuare una corretta diagnosi differenziale con una micosi fugoide in fase precoce. L’esecuzione di biopsie seriate multiple appare inoltre utile al fine di escludere un’eventuale evoluzione in micosi fungoide nel tempo.
Pitiriasi lichenoide
Raro disordine linfoproliferativo di- stinto classicamente in due varianti: pitiriasi lichenoide varioliforme acuta (PLEVA) e pitiriasi lichenoide cronica (PLC). La diagnosi di entrambe è clinica, supportata da quella isto- logica che può evidenziare anche la presenza di riarrangiamento mono- clonale del TCR nella PLC.

Linfomi primitivi cutanei
Micosi fungoide
Tra i linfomi cutanei quello di più comune osservazione nella pratica clinica è la micosi fungoide. La diagnosi oltre che clinica si avvale dell’istologia secondaria a biopsia incisionale multipla con valutazione del riarrangiamento del TCR.

Linfomi primitivi cutanei
Micosi fungoide
Tra i linfomi cutanei quello di più comune osservazione nella pratica clinica è la micosi fungoide. La diagnosi oltre che clinica si avvale dell’istologia secondaria a biopsia incisionale multipla con valutazione del riarrangiamento del TCR

Referenze
Willemze R, Hodak E, Zinzani PL. Pri- mary cutaneous lymphomas: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up. Ann On- col. 2018;29: iv30-iv40.
