Andrea Costantini, Luca Butini, Maria Montroni, Armando Gabrielli
Dipartimento di Scienze Cliniche e Molecolari, Sezione Clinica Medica, Immunologia clinica Facoltà di Medicina e Chirurgia,
Università Politecnica delle Marche




Nonostante siano trascorsi quasi quaranta anni dalla descrizione dei primi casi, la malattia da HIV continua in una parte rilevante dei casi ad essere diagnosticata in fase tardiva, spesso in presenza di sintomi costituzionali e persino in seguito alla comparsa di una di quelle malattie opportunistiche che definiscono l’AIDS.
Il ritardo diagnostico comporta infatti un’elevata probabilità di sviluppo di immunodeficienza (T CD4) severa che tende ad aumentare la morbidità e la mortalità per cause HIV/AIDS-correlate, si associa in genere ad alti livelli di replicazione virale, rende più difficoltoso il recupero immunologico in seguito all’inizio della terapia antiretrovirale. Oltre alle possibili conseguenze cliniche per il paziente, la diagnosi tardiva comporta maggiori probabilità di trasmissione dell’infezione ad altre persone, costituendo pertanto un rischio anche per l’intera comunità. È infatti scientificamente comprovato che un efficace trattamento dell’infezione da HIV rende del tutto improbabile la trasmissione della malattia attraverso gli scambi sessuali, che costituiscono ormai in tutto il mondo il principale meccanismo di diffusione dell’infezione. Intercettare (e trattare) precocemente l’infezione da HIV è dunque fondamentale sia per garantire ai pazienti le migliori probabilità di recupero immunologico che per ridurre l’impatto della malattia a livello di popolazione. La scarsa attenzione mediatica, la mancanza di adeguate campagne di informazione e prevenzione, lo stigma ed il rischio di isolamento sociale che spesso una diagnosi di infezione da HIV comporta, sono probabilmente fra le principali barriere di accesso ai test diagnostici. Ciò può apparire paradossale se si pensa alla semplicità, all’efficacia diagnostica (altissima sensibilità e specificità) e persino ai bassi costi economici degli attuali test di screening per HIV, disponibili non solo in tutti i laboratori analisi pubblici a privati, ma anche in diverse farmacie territoriali per l’auto-somministrazione. La terapia antiretrovirale, che si è grandemente evoluta nel corso degli anni, mette oggi a disposizione del clinico una varietà di farmaci tutti caratterizzati da elevata potenza ed efficacia nel controllo della replicazione virale ed al tempo stesso da ottima tollerabilità e maneggevolezza. Utilizzare tardivamente i farmaci (a causa di una diagnosi tardiva) comporta tuttavia un aumentato rischio di ritardato e/o incompleto recupero immunologico, dal momento che ad oggi non esistono farmaci in grado di promuovere direttamente l’immunoricostituzione; ciò può comportare la necessità per il paziente di utilizzare, a volte per lungo tempo, farmaci aggiuntivi (per lo più antibiotici) per la profilassi di alcune infezioni opportunistiche, quali la toxoplasmosi cerebrale, la polmonite da Pneumocystis, le micobatteriosi, il cui rischio di sviluppo resta alto in pazienti con deficit T CD4 severo. Viene descritto il caso di un soggetto adulto ospedalizzato per un focolaio polmonare sviluppatosi nel contesto di quadro clinico presente da molti mesi le cui caratteristiche, pur se suggestive per possibile presenza di immunodeficienza, non avevano innescato alcun percorso diagnostico in tal senso. Il caso presentato offre lo spunto per una panoramica essenziale su alcuni aspetti salienti della malattia da HIV ai giorni nostri, dalle modalità di trasmissione ai modi e ai tempi in cui si arriva alla diagnosi, dalle potenzialità della moderna terapia antiretrovirale alla complessità della gestione di una patologia che, grazie ad una aspettativa di vita divenuta nella maggior parte dei casi simile a quella della popolazione generale, sempre più spesso incontra (e convive con) altre condizioni morbose, in particolar modo quelle legate all’età come le malattie metaboliche, cardiovascolari, neurologiche, oncologiche.
Il messaggio principale è che la malattia da HIV, che continua a diffondersi, deve essere considerata una malattia che può riguardare tutti e non solo di particolari categorie o gruppi di persone; riuscire a diagnosticarla precocemente comporta enormi vantaggi sia per chi ne è affetto che per l’intera comunità. Per una miglior comprensione del problema riportiamo un caso esemplificativo del tema in oggetto.
Scenario clinico e Quesiti
Per una migliore comprensione del problema riportiamo un caso esemplificativo del tema trattato. Un uomo di 46 anni viene ricoverato in ambiente internistico per l’insorgenza, circa dieci giorni prima, di febbre ad andamento irregolare con punte fino a 38 °C associata ad astenia ingravescente e sudorazione notturna; un singolo episodio sincopale si è verificato nei giorni immediatamente precedenti il ricovero. Da alcuni mesi è inoltre presente eritema pruriginoso diffuso, interpretato come dermatite atopica, poco responsivo agli antistaminici. Nell’ultimo anno viene infine riferito importante calo ponderale con perdita di 20 Kg circa (peso corporeo iniziale 92 kg), in principio frutto di una dieta ma successivamente associato ad inappetenza, disfagia e disgeusia. All’ingresso in reparto il paziente appare vigile, orientato e collaborante ed apiretico. L’esame obiettivo consente di rilevare sibili inspiratori bilaterali e candidosi orale (successivamente confermata da esame colturale); pressione arteriosa 110/65 mmHg, frequenza cardiaca 72 bpm, saturazione ossigeno 98%.
L’emocromo mostra modesta riduzione di emoglobina (10,8 g/dl) e piastrine (100.000/mmc); i livelli di leucociti, inizialmente nei limiti (circa 5.000/mmc), tendono al decremento nei giorni successivi (circa 3500/mmc), senza sviluppo di alterazioni di rilievo nella formula leucocitaria.
Gli esami ematochimici rilevano unicamente lieve aumento della PCR (VES nei limiti), modesta iper-gammaglobulinemia, incremento dei D-dimeri; nella norma indici di funzionalità epatica e renale, glicemia, colesterolo, trigliceridi, elettroliti, troponina, esame urine.
Un RX torace eseguito in Pronto Soccorso subito prima del ricovero evidenziava addensamento polmonare parailare sinistro senza versamento pleurico; nei limiti l’ecografia dell’addome, così come l’ECG. La TAC non conferma il reperto segnalato dall’RX torace ma mostra un addensamento “a vetro smerigliato” all’apice del lobo polmonare superiore destro con estensione alla regione parailare superiore, di verosimile natura flogistica; evidenzia l’inspessimento diffuso delle pareti bronchiali come da broncopatia cronica e la presenza bolle enfisematose a carico dei lobi superiori (soggetto tabagista); segnala infine la presenza di linfoadenomegalie multiple a livello di ascelle ed inguine (diametro massimo 2 cm), di aspetto reattivo. Vengono effettuati due set di emocolture che risultano negativi, come pure negativa risulta la ricerca di contatti con Mycoplasma e Legionella.
Il paziente viene posto in terapia antibiotica con ceftriaxone ed azitromicina.
Siamo dunque di fronte ad un uomo adulto che ha sviluppato un episodio acuto di flogosi delle basse vie aeree nel contesto di un quadro clinico caratterizzato da calo ponderale, dermatite, micosi orale e pancitopenia. Tra le ipotesi diagnostiche che potrebbero rientrare nel quadro descritto possiamo annoverare:
- malattie ematologiche (specialmente quelle a carattere proliferativo);
- malattie autoimmuni (specialmente quelle a carattere sistemico, ad esempio LES);
- patologie infettive (infezioni virali e batteriche, ad esempio EBV);
uno stato di immunodeficienza (più probabilmente acquisita considerando l’assenza di ipogamma-globulinemia, in particolare HIV).
Per la soluzione del problema e la scelta terapeutica si deve rispondere ad alcuni quesiti.Il primo quesito che ci si pone è dunque il seguente.
Possiamo considerare la situazione polmonare sufficiente a spiegare l’intero quadro clinico, oppure è opportuno effettuare ulteriori indagini ed approfondimenti?
Un insieme di elementi induce a sospettare che vi possa esserne uno di “predisposizione”, che abbia favorito anche lo sviluppo dell’episodio flogistico acuto a carico del polmone:
- il calo ponderale > 10% occorso nell’ultimo anno, solo in parte attribuibile a restrizioni dietetiche;
- la relativamente recente comparsa di dermatite atopica in un soggetto adulto che non aveva mai avuto tale tipo di manifestazione in passato;
- la presenza di candidosi del cavo orale;
- la presenza di linfadenopatie in sedi distanti dal polmone, sopra e sottodiaframmatiche;
- la tendenza a bassi valori di emoglobina, piastrine e globuli bianchi; la giovane età del paziente (aspetto in realtà di peso “relativo”).
Durante il ricovero viene effettuato un test per la ricerca di infezione da HIV, che dà esito positivo. Si evidenziano inoltre pregressi contatti con CMV ed EBV, mentre negativa appare la ricerca di segni di esposi- zione ad HBV, HCV, Lue, Toxoplasma Gondii e Parvovirus B19.
Viene richiesta una consulenza in Immunologia Clinica per definire il successivo iter diagnostico; viene eseguito uno studio fenotipico dei linfociti del sangue periferico che evidenzia il grave deficit T CD4 (11/mmc – 1%) associato ad elevati livelli di replicazione virale (HIV-R- NA plasmatico 716.821 copie/ml). Dopo una settimana di ricovero il paziente viene dimesso in condizioni stabili ed apiretico, ed affidato all’Immunologia Clinica per la prosecuzione delle cure. Sebbene il paziente non avesse mai effettuato test di screening per HIV in precedenza, i dati disponibili inducono a classificare il caso illustrato come un esempio di malattia da HIV diagnosticata in modo tardivo.
Qual è l’impatto epidemiologico della malattia da HIV ai giorni nostri? Quanto è frequente la diagnosi tardiva nella pratica clinica?
I più recenti dati dell’Istituto Superiore di Sanità indicano che dal 2012 vi è un trend in diminuzione del numero di nuove diagnosi di infezione da HIV in Italia (Fig. 1), che diventa più evidente nel 2018; la fascia di età maggiormente colpita è quella fra i 25 ed i 39 anni.
È importante sottolineare che una diagnosi tardiva comporta principalmente due tipi di problemi:
- un maggior rischio di progressione dell’immunodeficienza, con potenziale aumento della morbidità e della mortalità per cause HIV/ AIDS correlate;
- un maggior rischio di trasmissione della malattia2.
Come si accede al test HIV?
L’infezione da HIV è caratterizzata da una fase asintomatica che in genere dura anni; durante questa fase la diagnosi di infezione da HIV può essere effettuata o in modo occasionale (ad esempio in corso di donazioni di sangue, gravidanza, accertamenti effettuati per motivi di lavoro o per altre ragioni), oppure acquistando consapevolezza dell’opportunità di effettuare il test (ad esempio attraverso campagne informative, esperienze di amici o conoscenti, scoperta della sieropositività del partner). Conoscendo i propri Assistiti, il Medico Curante ha l’opportunità di giocare un ruolo di rilievo nella diagnosi precoce di infezione da HIV e più in generale delle malattie sessualmente trasmesse. Tutti i laboratori ospedalieri e la maggior parte dei laboratori privati sono in grado di offrire un test di screening di ultima generazione (4a generazione), che consiste in un semplice prelievo di sangue. Il test HIV, gratuito nelle strutture pubbliche e ad “accesso diretto”, va eseguito tenendo in considerazione il periodo finestra, vale a dire il tempo che intercorre fra l’infezione e la positivizzazione del test; nel caso dei test ematici di 4a generazione, ormai applicati uniformemente sul territorio nazionale, è pari a 30 giorni. Se negativo a distanza di 30 giorni dall’occasione di rischio, il test non ha necessità di essere ripetuto. Se positivo, il risultato dello screening va confermato, sul medesimo prelievo o con un prelievo successivo, mediante un test di conferma eseguito da laboratori (per lo più ospedalieri) di secondo livello. Si stanno inoltre diffondendo e sono ormai reperibili in molte farmacie test per auto-somministrazione su saliva o su goccia di sangue capillare, che consentono una gestione “privata” dello screening nei confronti del virus. Si tratta di strumenti sensibili ed affidabili; il loro periodo finestra è tuttavia di 90 giorni ed in caso di positività è raccomandata l’esecuzione di un test ematico di 4a generazione. Fondamentali al momento della diagnosi di infezione da HIV sono l’informazione accurata relativamente alle modalità di trasmissione, la gestione dei contatti sessuali e la definizione di una strategia di cura. Tali obiettivi possono essere raggiunti tempestivamente ed efficacemente grazie ad un contatto rapido fra il Medico di Medicina Generale (Medico che ha effettuato la diagnosi) e lo Specialista, cui va affidata la presa in carico della persona con HIV.
Qual è l’approccio terapeutico più indicato per un paziente con queste caratteristiche?
Le linee guida italiane ed internazionali concordano nel raccomandare l’inizio precoce della terapia antiretrovirale specifica (ART) in tutti i pazienti a cui sia stata diagnosticata l’infezione da HIV3. I farmaci attualmente disponibili sono efficaci, ben tollerati, semplici da utilizzare ed hanno consentito di ridurre sensibilmente i fallimenti virologici, le difficoltà di aderenza, le interazioni farmacologiche4; il loro utilizzo rimane tuttavia di pertinenza specialistica. Diversi fattori debbono essere tenuti in considerazione nella scelta del regime di prima linea, fra cui:
- la presenza di coinfezione con HBV ed HCV
- la presenza di comorbidità
- gli altri farmaci che il paziente assume
Nel paziente in esame l’aspetto maggiormente degno di nota è dato dalla severità dell’immunodeficienza e dalla elevata replicazione virale, che inducono alla scelta di un regime a tre farmaci, nel caso specifico costituito da Tenofovir alafenamide, Emtricitabina e Dolutegravir.
In un paziente con queste caratteristiche sono necessari trattamenti aggiuntivi?
È raccomandabile il trattamento della candidosi del cavo orale, nel caso specifico condotto con nistatina soluzione orale e proseguito fino a guarigione clinica. La severità dell’immunodeficienza rende inoltre necessaria una profilassi contro alcune infezioni opportunistiche, quali la Toxoplasmosi cerebrale e la Polmonite da Pneumocystis Jirovecii. Un farmaco efficace su entrambi i germi è il trimetoprim/sulfometossazolo per os, che il paziente ha iniziato durante il ricovero e che andrebbe proseguito fino a quando i livelli di T CD4 non superano stabilmente quota 100/mmc (Toxoplasmosi) e 200/mmc (Pneumocystis). In alternativa può essere utilizzata la pentamidina per aerosol, farmaco gravato da minore tossicità a lungo termine ma inefficace nei confronti della Toxoplasmosi Cerebrale, pertanto meno adatto alla situazione in esame. Una ulteriore linea di profilassi da prendere in considerazione in un paziente con T CD4 inferiore a 50/ mmc è quella a base di macrolidi contro il Mycobacterium Avium, che nel caso in esame è stata inizialmente differita e sulla quale si è poi deciso di soprassedere in quanto dopo circa un mese dall’inizio della ART i T CD4 risultavano già risaliti al di sopra di 50/mmc.
Quali sono gli obiettivi ed i risultati attesi nel breve-medio termine? L’effetto più diretto della ART è la soppressione della replicazione virale; il primo obiettivo è dunque quello di ottenere la progressiva diminuzione dei livelli di HIV-R- NA plasmatico fino a portarli al di sotto del limite di rilevabilità delle metodiche attualmente in uso nella pratica clinica (20 o 50 copie/ml). Con i moderni regimi, tale obiettivo è raggiungibile in quasi tutti i pazienti che iniziano una terapia per la prima volta. Nel caso in esame questo risultato è stato raggiunto dopo sei mesi circa dall’inizio della terapia; in parallelo si è assistito al progressivo miglioramento delle condizioni generali del paziente, con scomparsa della candidosi orale, netto miglioramento del quadro cutaneo, aumento dell’appetito e recupero ponderale di circa 10 kg.
Il quadro ematologico ha a sua volta mostrato sensibili miglioramenti, in particolare con la normalizzazione dei livelli di emoglobina, globuli bianchi e piastrine. Soddisfacente è stato infine l’inizia- le recupero immunologico, caratterizzato dal progressivo incremento dei T CD4 fino a valori superiori a 250/mmc.
Vi sono potenziali rischi nel breve-medio termine?
In pazienti fortemente immunodepressi e con elevati livelli di replicazione virale, l’inizio della ART può essere seguito da una fase di alterata regolazione immunologica che conduce a fenomeni infiammatori aberranti nei confronti di patogeni opportunisti “latenti” (ad esempio micobatteri, funghi, virus). Tale fenomeno prende il nome di sindrome infiammatoria da immunoricostituzione (IRIS), che nel caso in esame non si è tuttavia verificata5.
Quali sono gli obiettivi nel lungo termine? Come viene gestito un paziente “stabilizzato”?
Il primo obiettivo è mantenere il controllo della replicazione virale nel tempo favorendo il processo di ricostituzione immunologica, quest’ultimo particolarmente rilevante in un paziente che si presenta con deficit inizialmente severo, come nel caso descritto. Il progressivo miglioramento della situazione immunologica abbatte il rischio di sviluppare (nuovi) eventi HIV/AIDS ed in generale riduce l’occorrenza di tutte le condizioni morbose (anche non direttamente legate al virus) che un sistema immune deficitario e uno stato di forte infiammazione cronica possono favorire. Va detto che se il controllo della replicazione virale si ottiene abbastanza facilmente in quasi tutti i pazienti, il processo di immunoricostituzione risulta tanto più lento e difficoltoso quanto più è severo il deficit T CD4 iniziale6; questo implica il permanere del paziente in una situazione di maggior rischio di sviluppare eventi clinici e rafforza il concetto dell’utilità di una diagnosi precoce dell’infezione da HIV. La soppressione duratura della replicazione virale rende di fatto l’infezione da HIV non trasmissibile ad altre persone, a beneficio non solo del paziente ma anche dell’intera comunità7. La gestione del paziente con infezione da HIV che abbia raggiunto il pieno controllo della replicazione virale prevede controlli clinico-laboratoristici periodici da effettuarsi in genere ogni 4-6 mesi. Tali controlli consentono da un lato la sorveglianza della situazione viro-immunologica, dall’altro permettono di intercettare tempestivamente eventuali problemi (anche non strettamente HIV-correlati) che potrebbero insorgere col tempo, o effetti collaterali che potrebbero svilupparsi con l’uso prolungato dei farmaci.
Spunti di riflessione e considerazioni conclusive
Il caso descritto pone in luce una situazione purtroppo ancora molto frequente nel contesto della malattia da HIV: la difficoltà di ottenere una diagnosi precoce. Ciò nasce da molteplici fattori, non ultimo la ormai da tempo scarsa attenzione mediatica e la limitata consapevolezza da parte di molte persone dei rischi (in particolare quelli per via sessuale) che si possono correre anche conducendo una vita “normale”. Il fatto che la malattia da HIV sia ancora oggi spesso percepita come una malattia relegata a particolari categorie/gruppi di persone e lo stigma sociale che spesso ne accompagna l’idea, costituiscono ulteriori ostacoli sulla strada dell’acquisizione di una corretta informazione e di una piena consapevolezza del problema. La mancanza di percezione del rischio riduce l’accesso ai test dia- gnostici, oggi disponibili non solo in tutti i laboratori pubblici e privati, ma anche in molte farmacie per l’autosomministrazione. È dunque fondamentale comprendere e far comprendere che diagnosticare precocemente la malattia da HIV comporta enormi vantaggi sia per la persona che ne è affetta che per l’intera comunità.
Messaggi chiave
L’infezione da HIV è caratterizzata da una lunga fase asintomatica; in circa un terzo dei casi la malattia è diagnosticata in fase tardiva, in seguito alla comparsa di sintomi o per lo sviluppo di manifestazioni opportunistiche. Una diagnosi mancata o tardiva comporta rischi sia per il paziente (aumentata morbidità e mortalità) che per la comunità (trasmissione del virus). Il Medico di Medicina Generale può avere un ruolo fondamentale non solo nella diffusione delle misure di prevenzione dell’infezione, ma anche nella diagnosi precoce. Attraverso il controllo della replicazione di HIV, la ART è in grado di arrestare la progressione del danno immunologico e favorire l’immunoricostituzione. Un buon controllo del virus costituisce un mezzo altamente efficace anche per prevenirne la trasmissione. Promuovere l’informazione, abbattere le barriere ideologiche, combattere lo stigma e favorire l’accesso al test sono mezzi importanti per prevenire la diffusione della malattia da HIV e garantire alle persone che ne sono affette la migliore qualità di vita anche dal punto di vista familiare, lavorativo, sociale.
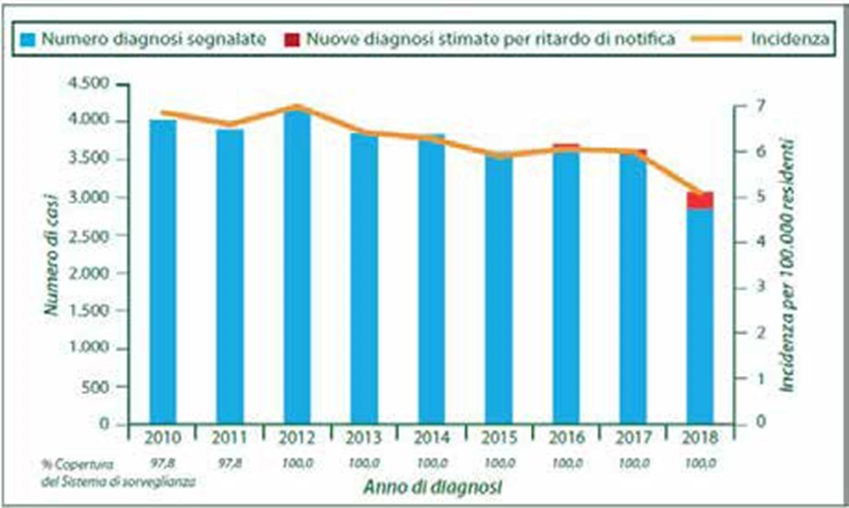 Figura 1 (Ref. 1) – Numero di nuove diagnosi di infezione da HIV ed incidenza corrette per ritardo di notifica (2010-2018)
Figura 1 (Ref. 1) – Numero di nuove diagnosi di infezione da HIV ed incidenza corrette per ritardo di notifica (2010-2018)
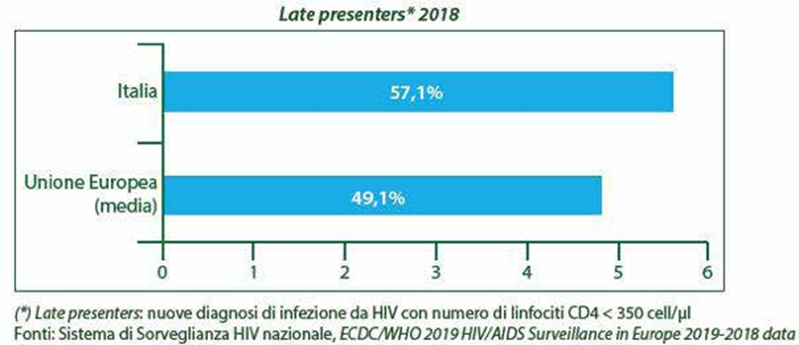
Figura 2 (Ref. 1) – Frequenza della diagnosi tardiva di infezione da HIV nel 2018: confronto fra Italia e resto d’Europa. È importante sottolineare come nel nostro Paese la diagnosi tardiva di infezione da HIV occorra più frequentemente rispetto alla media europea (figura 2); in circa un terzo dei casi (figura 3) il test di screening per HIV viene effettuato per la presenza di sintomi o condizioni morbose potenzialmente attribuibili ad HIV-correlati; inoltre, in circa il 15% dei casi il test viene eseguito nel corso dell’iter diagnostico di altre patologie incluse le infezioni a trasmissione sessuale1.
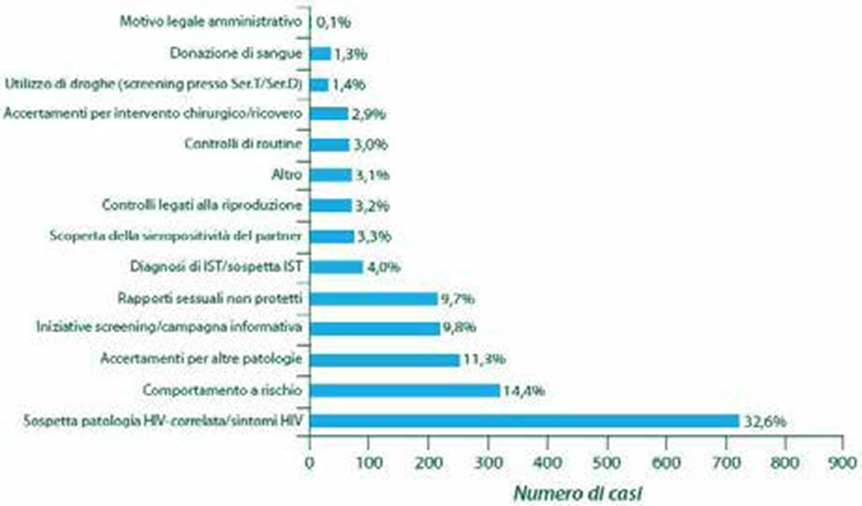
Figura 3 (Ref. 1) – Numero e proporzione di nuove diagnosi per motivo di effettuazione del test HIV. Solo in una minoranza di casi la ricerca di contatti con il virus avviene per la consapevolezza di avere corso dei rischi, che tende a mancare in modo particolare nel caso di rischi legati al sesso; si noti peraltro che la trasmissione sessuale rappresenta ormai da molti anni, in Italia come nella grande maggioranza degli altri Paesi, il principale meccanismo di diffusione dell’infezione da HIV (figura 4): il caso presentato non costituisce in tal senso un’eccezione1.
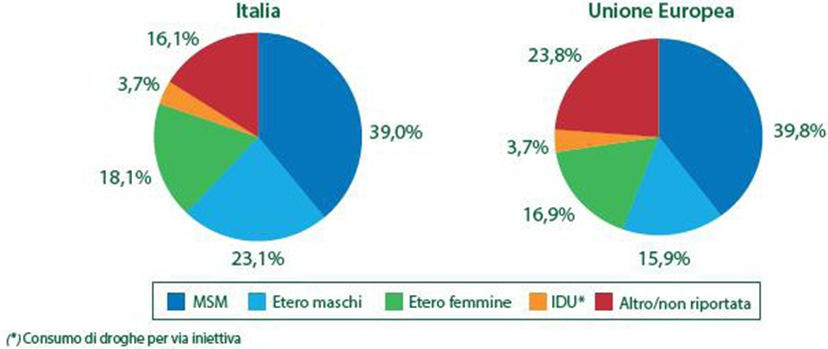
Figura 4 (Ref. 1) – Distribuzione percentuale delle nuove diagnosi di infezione da HIV per modalità di trasmissione 2018. Fonti: Sistema di Sorveglianza HIV nazionale, ECDC/WHO/HIV/AIDS Surveillance in Europe 2019-2018 data.
Bibliografia
- Resine V et al. Aggiornamento delle nuove diagnosi di infezione da HIV e dei casi di AIDS in Italia al 31 dicembre 2018. Notiziario dell’Istituto Superiore di Sanità 2019, volume 32, numero 10.
- Spatz Friedman D et al. Comparing those diagnosed early versus late in their HIV infection: implication for public health. Int J STD AIDS 2017, 28:693-701.
- European AIDS Clinical Society (EACS) Guidelines. Version 10.0, November 2019.
- Sergin e et al. Secular trends in opportunistic infections, cancers and mortality in patients with AIDS during the era of modern combination antiretroviral therapy. HIV Med 2018, 19:411-419.
- Walker NF et al. Immune reconstitution inflammatory syndrome in HIV-infected patients. HIV/AIDS Res Pall Care 2015, 7:49-64.
- Gras L et al. CD4 cell counts of 800 cells/mm3 or greater after 7 years of highly active antiretroviral therapy are feasible in most patients starting with 350 cells/mm3 or greater. JAIDS 2007, 45:183-192.
- Eisinger RW et al. HIV viral load and transmissibility of HIV Infection: Undetectable Equals Untransmittable. JAMA 2019, 321:451-452.
