Attilio Olivieri, Erika Morsia
Dipartimento di Scienze Cliniche e Molecolari, Clinica di Ematologia
Facoltà di Medicina e Chirurgia, Università Politecnica delle Marche
Indagini qualitative sulle cellule del sangue periferico
Lo striscio di sangue permette di ottenere una sorta di fotografia, un’istantanea della popolazione cellulare presente in una goccia di sangue. Tramite lo striscio su vetrino è infatti possibile valutare il numero, la morfologia, lo stadio di maturazione e le percentuali numeriche di globuli rossi, leucociti e piastrine.
Per l’esecuzione dello striscio può essere utilizzato sangue intero o contenente anticoagulante della provetta; la colorazione si effettua con la metodica di May-Grunwald-Giemsa nei paesi europei, mentre negli Stati Uniti si utilizza la colorazione di Wright.
L’esame microscopico si effettua inizialmente a piccolo ingrandimento per una valutazione globale del preparato, che ci indica la leggibilità e la distribuzione dei leucociti e delle piastrine. Poi con un maggiore ingrandimento è possibile individuare le modificazioni di forma e di dimensioni dei globuli rossi, la morfologia dei leucociti con la valutazione della formula leucocitaria e la eventuale presenza di cellule anomale. Inoltre è possibile valutare la presenza di piastrine, la morfologia di queste e la possibile presenza di aggregati.
In passato lo striscio di sangue periferico veniva effettuato quasi a tutti coloro che eseguivano un esame emocromocitometrico; esso rappresentava il metodo standard per valutare dimensioni, forma e struttura dei globuli rossi, l’identificazione del tipo e delle percentuali di globuli bianchi nonché per verificare una presenza di piastrine entro i range di normalità. Questo tipo di valutazione è stata ormai quasi del tutto sostituita dalle conte automatizzate. Quando, però, alla conta automatizzata o quando lo specialista sospetti anomalie a carico di globuli rossi, globuli bianchi o piastrine, lo striscio di sangue analizzato da un laboratorista esperto è ritenuto ancora oggi il miglior modo per valutare e identificare in modo corretto anormalità e immaturità delle cellule del sangue. In genere, l’esecuzione dello striscio segue un esame di prima linea, come l’emocromo, considerato sospetto.
Ad esempio, lo striscio di un soggetto affetto da anemia falciforme mostra la tipica conformazione a falce dei globuli rossi, che risultano invece troppo piccoli in caso di anemia microcitica e troppo grandi in presenza di anemia macrocitica. Grazie allo striscio di sangue è altresì possibile evidenziare la presenza di parassiti, come ad esempio quelli responsabili di malaria, filaria e malattia del sonno.
Lo studio della morfologia eritrocitaria permette di riconoscere la presenza di alterazioni morfologiche e tintoriali che la citometria in automazione non evidenzia perché valuta solo volumi e cromia corpuscolare. Le principali alterazioni sono: macrocitosi (diametro cellulare >8 um : anemie megaloblastiche, epatopatie gravi, ipotiroidismo); microcitosi ( diametro cellulare <6 um: anemia ferrocarenziale, talassemie, anemia da malattia cronica); ipocromia (area pallida centrale aumentata: contenuto di Hb diminuito); policromatofilia (presenza di globuli rossi non completamente emoglobinizzati : reticolocitosi); poichilocitosi (variabilità nella forma cellulare: anemia falcicorme, emolisi microangiopatica, leucemie, emopoiesi extramidollare, stress midollare), anisocitosi (variabilità nelle dimensioni cellulari: reticolocitosi, trasfusioni di sangue normale ion condizioni di popolazioni cellulari micro o macrocitiche); leptocitosi (cellule a bersaglio: talassemie, ittero ostruttivo); sferocitosi (cellule prive dell’area pallida centrale: perdita di membrana, sferocitosi ereditaria, accellerata distruzione dei globuli rossi da parte del sistema reticolo endoteliale); schistocitosi (cellule frammentate: traumi meccanici intravascolari, emolisi microangiopatica); acantocitosi (superficie irregolarmente spinosa: anomalie del contenuto lipidico, elevate concentrazioni di acidi grassi liberi, , epatopatie; abetalipoproteinemia); echinocitosi( superficie regolarmente spinosa: uso di farmaci come barbiturici, salicilati, ecc, anomalie del contenuto lipidico, elevate concentrazioni di acidi grassi liberi, anormalità degli acidi biliari); stomatociti (area pallida centrale allungata a fessura: difetti ereditari di trasporto di membrana di sodio, gravi epatopatie); ellissociti (cellule ovali: anomalie ereditarie).
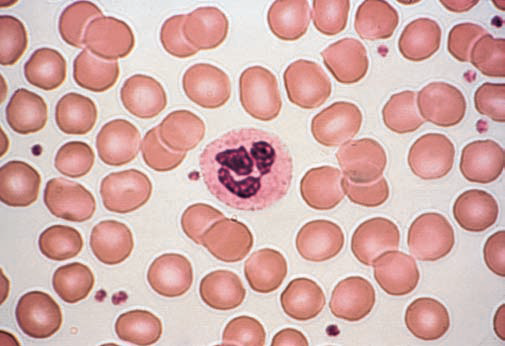
Fig1. Striscio di sangue periferico normale ad alto ingrandimento, visibile nel campo un neutrofilo, normali globuli rossi e alcune piastrine (From Hillman at al.) .
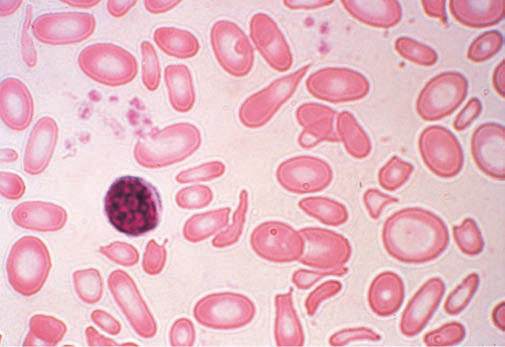
Fig 2. Anemia severa sideropenica. Globuli rossi microcitici e ipocromici, più piccoli del nucleo di un linfocita con marcata anisocitosi e poichilocitosi (From Hillman et al.) .
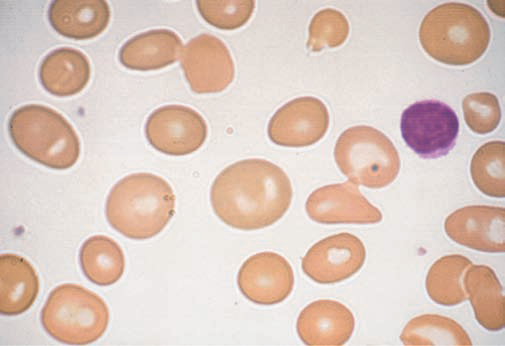
Fig.3.Macrocitosi delle emazie. Globuli rossi più grandi dei piccoli linfociti. Spesso i macrociti sono di forma ovale (macro-ovalociti). (from Harrison’s principles of internal medicine)
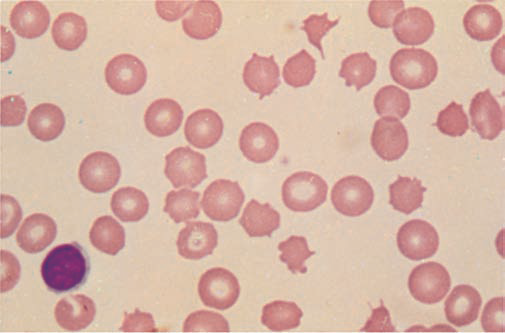
Fig.4. Alterazioni dei globuli rossi nella mielofibrosi. A sinistra si vedono i dacriociti, a destra un globulo rosso nucleolato. (From Harrison’s principles of internal medicine) .
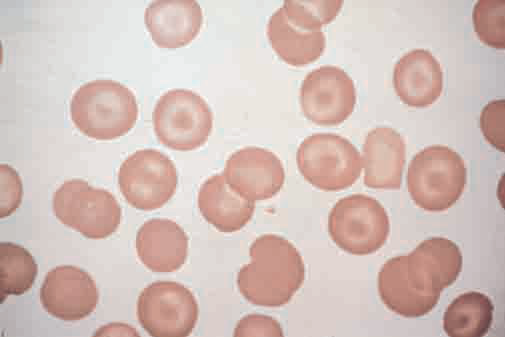
Fig. 5. Cellule a bersaglio. Si riconoscono èer la tiica colorazione concentrica. Se le cellule sono piccole è tipico di epatopatia e talassemia, se i globuli rossi sono di grandi dimensioni è tipico dell’emoglobinopatia C. (From Harrison’s principles of internal medicine) .
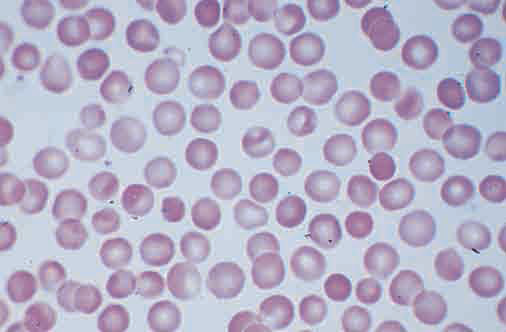
Fig 6. Sferocitosi. Si notano piccole cellule ipercromatiche senza l’area centrale tipicamente più chiara. (From Harrison’s principles of internal medicine)
Con l’esame dello striscio si possono valutare anche il numero, le dimensioni, la morfologia ed il fenomeno degli aggregati piastrinici. I megatrombociti si riscontrano in diverse patologie congenite o non, che riguardano sia le piastrine (sindrome di Bernard-Soulier, piastrinopenia autoimmune, sindrome di Moschowitz, etc.) che il sistema emopoietico (sindromi mielodisplastiche, sindromi mieloproliferative croniche, etc.). Gli aggregati piastrinici possono essere espressione di un’alterazione legata all’anticoagulante presente nelle provette (EDTA), che causa una falsa riduzione del numero delle piastrine.
La determinazione microscopica della conta differenziale dei leucociti permette sia il riconoscimento di alterazioni di forma e di dimensione, sia la valutazione quantitativa (valore relativo in %) delle singole classi leucocitarie. In un campione di sangue la partecipazione percentuale nella norma è la seguente: neutrofili 40-75%, linfociti 20-45%, monociti 0-8%, eosinofili 0-7% e basofili <1%.
Nei moderni citometri “a flusso” elettro-ottici il riconoscimento delle sottoclassi leucocitarie si fonda sull’analisi di due parametri cellulari: il volume corpuscolare misurato con light-scattering e il contenuto mieloperossidasi dei singoli leucociti.
In base al criterio dimensionale le cellule sono raggruppate in due classi: grandi cellule (linfociti attivati, grandi linfociti, monociti, neutrofili, eosinofili e basofili) e piccole cellule (piccoli linfociti), mentre il criterio citochimico le divide in perossidasi positive (neutrofili e eosinofili) e perossidasi negative (linfociti, monociti). I basofili sono riconosciuti per la loro tangibilità con l’alcian-blue o con la tecnica di decitoplasmazione con acido ftalico di Cremis-Orlik.
La conta dei neutrofili alterata viene definita neutropenia se < a 1.000/mmc e riconosce diverse cause tra cui infezioni gravi e diffuse, malattie autoimmuni, reazioni da farmaci, immunodeficienza, mielodisplasia, danno midollare e mieloftosi; quando la conta è > a 7.700/mmc si definisce neutrofilia e può essere dovuta a infezioni batteriche acute, infiammazione, necrosi tissutale, condizioni fisiologiche come stress e esercizio fisico intenso o emopatie come leucemia mieloide cronica.
Alterazioni della conta dei linfociti in difetto (linfopenia) si hanno nel caso di malattie autoimmuni (come lupus eritematoso sistemico, infezioni come HIV, epatiti, febbre tifica, danni midollari e uso di corticosteroidi); invece può risultare aumentata (linfocitosi) in caso di infezioni virali acute (CMV, EBV, HSV, rosolia,..), alcuni tipi di infezioni batteriche (pertosse, TBC), toxoplasmosi, infiammazioni croniche (come RCU) e emopatie come la leucemia linfatica cronica.
La monocitosi può essere dovuta a infezioni croniche (come TBC, infezioni fungine, endocarditi batteriche), patologie vascolari immunitarie (LES, sclerodermia, vasculiti, artrite reumatoide) ed emopatie come leucemia monocitico o mielomonocitica. Una bassa conta dei monociti di solito non è rilevante, se ripetuta nel tempo può essere indice di danno midollare o leucemia a cellule capellute.
L’iperosinofilia si può associare a condizioni allergiche come asma, febbre da fieno, reazioni a farmaci, infezioni parassitarie, malattie infiammatorie croniche e alcuni tipi di tumori; una elevata conta di basofili si può associare raramente a reazioni allergiche, infiammazione (come artrite reumatoide, rettocolite ulcerosa) e alcuni tipi di leucemia.
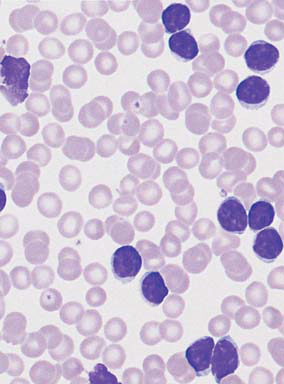
Fig 7. LLC. Proliferazione di linfociti con nucleo densamente strutturato. Sono frequenti ombre nucleari, segno della fragilità delle cellule. (from H. Theml – Color Atlas of Hematology)
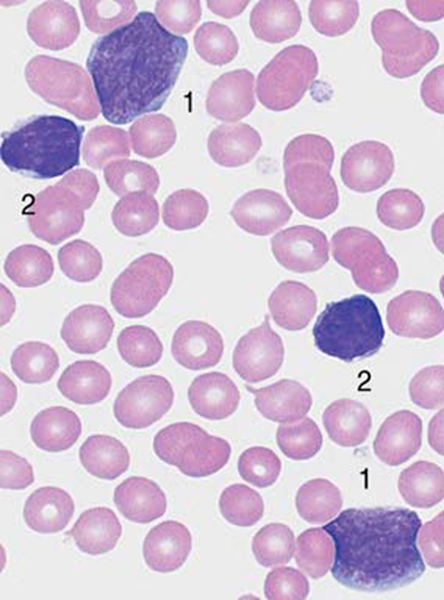
Fig 8. LAL. Si possono vedere blasti (1) e linfociti (2) tipici della LAL. Per la classificazione è necessario l’utilizzo di metodi immunologici. (nella immagine common ALL). (from H. Theml – Color Atlas of Hematology)
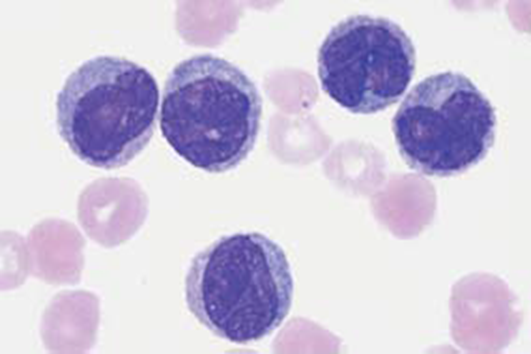
Fig.9. LAM. Striscio periferico di leucemia monoblastica M5a con basti caratterizzati da nuclei con cromatina finemente strutturata e ampio citoplasma. (from H. Theml – Color Atlas of Hematology)
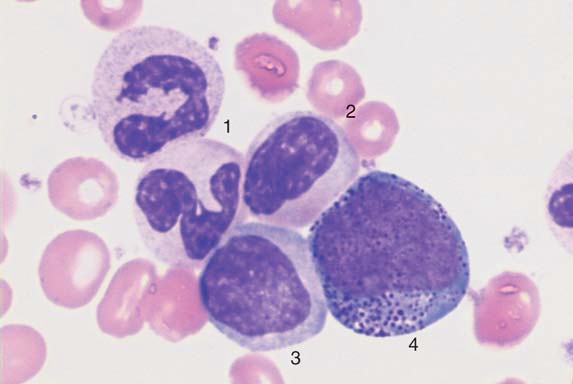
Fig 10. LMC. Striscio periferico in fase cronica: neutrofili segmentati (1), neutrofili a banda (simili a metamielociti dopo la processazione nucleare, 2), mielociti con granulazione difettiva (3) e promielociti (4). (from H. Theml – Color Atlas of Hematology)
Bibliografia
Cappelletti, Biasoli, Bulian, Buttarello, Cenci, Da Rin, Doretto, Miconi, Pasini, Piccinini, Pigoli, Piva. Linee guida per il referto ematologico Med Lab – Vol.3, N 2-SI, 2002
Bain B J. The peripheral blood smear. In Goldman L, Schafer AI. (© 2012). Goldman’s Cecil Medicine 24th Edition: Elsevir Saunders, Philadelphia, PA. Pp 1024-1031.
Pagana, Kathleen D., Pagana, Timothy J., and Pagana, Theresa N. (© 2015). Mosby’s Diagnostic and Laboratory Test Reference 12th Edition: Mosby, Inc., Saint Louis, MO. Pp 497-501, 786-789, 991-995
National Heart, Lung, and Blood Institute (2012 May 18 Updated). Anemia. Available online at http://www.nhlbi.nih.gov/health/health-topics/topics/
National Heart, Lung, and Blood Institute (2013 December 30 Updated). Lymphocytopenia Available online at http://www.nhlbi.nih.gov/health/health-topics/topics/lym
National Heart, Lung, and Blood Institute (2012 31 July Updated). What is thrombocytopenia? Available online at http://www.nhlbi.nih.gov/health/health-topics/topics/thcp
National Heart, Lung, and Blood Institute (2012 31 July Updated). What are thrombocythemia and thrombocytosis? Available online at http://www.nhlbi.nih.gov/health/health-topics/topics/thrm/
Inoue S. (7 February 2014 Updated) Leukocytosis. Medscape Reference Article. Available online at http://emedicine.medscape.com/article/956278-overview through
(January 14, 2015) Curry C. White Blood Cell Differential. Medscape Reference. Available online at http://emedicine.medscape.com/article/2085133-overview#a2
Yuko, S. et. al. (2013 October). Examination of the Percentage of Immature Platelet Fraction in Term and Preterm Infants at Birth. J Clin Neonatol. 2013 Oct-Dec; 2(4): 173–178. [On-line information]. Available online at http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3883212/
Hoffman, J.J. (2014). Reticulated platelets: analytical aspects and clinical utility. Clin Chem Lab Med. 2014; 52(8):1107-17. Available online at http://www.degruyter.com/view/j/cclm.2014.52.issue-8/cclm-2014-0165/cclm-2014-0165.xml through
Szigeti, R. and Curry, C. (2014 September 5, Updated). Reticulocyte Count and Reticulocyte Hemoglobin Content. Medscape Drugs & Diseases [On-line information]. Available online at http://emedicine.medscape.com/article/2086146-overview
Peerschke, E. (2014). Using the Hemoglobin Content of Reticulocytes (RET-He) to Evaluate Anemia in Patients With Cancer. Medscape News & Perspective. Am J Clin Pathol. 2014;142(4):506-512. [On-line information]. Available online at http://www.medscape.com/viewarticle/833778.
Keohane, E, Smith, L. and Walenga, J. (© 2016). Rodak’s Hematology Clinical Principles and Applications 5th Edition: Elsevier Saunders, Saint Louis, MO. Pp 145, 173.
Clinical Hematology: Principles, Procedures, Correlations. Second edition. E. Anne Stiene-Martin, Cheryl A. Lotspeich-Steininger, John A. Koepke. Lippincott Co. 1998.
Clinical Hematology and Fundamentals of Hemostasis. Third edition. Denise M. Harmening.F. A. Davis Co., 1915 Arch Street Philadelphia, PA 19103. 1997.
Thomas, Clayton L., Editor (1997). Taber’s Cyclopedic Medical Dictionary. F.A. Davis Company, Philadelphia, PA [18th Edition].
Pagana, Kathleen D. & Pagana, Timothy J. (2001). Mosby’s Diagnostic and Laboratory Test Reference 5th Edition: Mosby, Inc., Saint Louis, MO.
Brose, M., Updated (2004 August 03, Updated). CBC. MedlinePlus Health Information, Medical Encyclopedia [On-line information]. Available online at http://www.nlm.nih.gov/medlineplus/ency/article/003642.htm.
Brose, M, Updated (2003 May 08, Updated). Blood differential. MedlinePlus Health Information, Medical Encyclopedia [On-line information]. Available online at http://www.nlm.nih.gov/medlineplus/ency/article/003657.htm.
Harmening D. Clinical Hematology and Fundamentals of Hemostasis, Fifth Edition, F.A. Davis Company, Philadelphia, 2009, Chap 3, Pp 305-328, 578-589.
Henry’s Clinical Diagnosis and Management by Laboratory Methods. 21st ed. McPherson R, Pincus M, eds. Philadelphia, PA: Saunders Elsevier: 2007, Chap. 31, Pp 477-478, 545-560, 730, 754-757.
Wintrobe’s Clinical Hematology. 12th ed. Greer J, Foerster J, Rodgers G, Paraskevas F, Glader B, Arber D, Means R, eds. Philadelphia, PA: Lippincott Williams & Wilkins: 2009, Pp 170-402, 1512-1516, 1522-1524, 1528-1533.
Kasper DL, Braunwald E, Fauci AS, Hauser SL, Longo DL, Jameson JL eds, (2005). Harrison’s Principles of Internal Medicine, 16th Edition, McGraw Hill, Pp 329-336, 340-341, 673-675.
Pagana K, Pagana T. Mosby’s Manual of Diagnostic and Laboratory Tests. 3rd Edition, St. Louis: Mosby Elsevier; 2006, Pp 409-412, 447-448.
(Updated May 10, 2010) Inoue S, et al. Leukocytosis, Medscape Reference article. Available online at http://emedicine.medscape.com/article/956278-overview through http://emedicine.medscape.com. Accessed May 2012.
(January 6, 2010) Naushad H. Leukocyte Count (WBC). Medscape Reference article. Available online at http://emedicine.medscape.com/article/2054452-overview#aw2aab6b2 through http://emedicine.medscape.com. Accessed May 2012.
(Updated December 5, 2011) Nader N. Neutrophilia. Medscape Reference article. Available online at http://emedicine.medscape.com/article/208576-overview through http://emedicine.medscape.com. Accessed May 2012.
(May 24, 2011) Godwin J. Neutropenia. Medscape Reference article. Available online at http://emedicine.medscape.com/article/204821-overview through http://emedicine.medscape.com. Accessed May 2012.
(August 25, 2011) Liss M. Eosinophilia. Medscape Reference article. Available online at http://emedicine.medscape.com/article/199879-overview through http://emedicine.medscape.com. Accessed May 2012.
Riley R, et.al. Automated Hematologic Evaluation. Medical College of Virginia, Virginia Commonwealth University. Available online at http://www.pathology.vcu.edu/education/PathLab/pages/hematopath/pbs.html#Anchor-Automated-47857 through http://www.pathology.vcu.edu. Accessed May 2012.
(August 1, 2010) National Heart, Lung and Blood Institute. What are thrombocythemia and thrombocytosis? Available online at http://www.nhlbi.nih.gov/health/health-topics/topics/thrm/ through http://www.nhlbi.nih.gov. Accessed May 2012.
(Aug 1, 2010) National Heart, Lung and Blood Institute. What is thrombocytopenia? Available online at http://www.nhlbi.nih.gov/health/health-topics/topics/thcp/ through http://www.nhlbi.nih.gov. Accessed May 2012.
(July 16, 2010) Mayo Clinic. Diseases and Conditions, Thrombocytosis. Available online at http://www.mayoclinic.com/health/thrombocytosis/DS01088 through http://www.mayoclinic.com. Accessed May 2012.
Fonti delle immagini riprodotte
Hillman RS et al: Hematology in Clinical Practice , 5th ed. New York, McGraw-Hill, 2010
Longo, Fauci, Kasper, Hauser, Jameson, Loscalzo , Harrison’s principles of Internal Medicine 18th ed, , McGraw-Hill, 2012 :chapter e17 Atlas of Hematology and Analysis of Peripheral Blood Smears; chapter 57 Anemia and Polycythemia
Theml , Color Atlas ofHematology : PracticalMicroscopic and Clinical Diagnosis, 2nd revised edition, 2004
